Dobra informacja dla osób otyłych. Program KOS-BAR przedłużony
Dobra wiadomość dla pacjentów - Ministerstwo Zdrowia przedłużyło program KOS-BAR do końca czerwca 2026 r. Program KOS-BAR został wprowadzony, gdyż stale rośnie liczba osób otyłych. Ma poprawić jakość i efektywność leczenia pacjentów z otyłością olbrzymią. Program realizowany jest przez 19 ośrodków koordynujących w Polsce, w tym w 1 w Łęcznej na Lubelszczyźnie.

Pilotażowy program KOS-BAR został przedłużony do końca czerwca 2026 r. To program kompleksowej opieki medycznej nad pacjentami chorymi na otyłość olbrzymią leczoną chirurgicznie. Program KOS-BAR został wprowadzony, gdyż stale rośnie liczba osób otyłych. Jego celem jest poprawa jakość i efektywność leczenia pacjentów z otyłością olbrzymią.
Otyłość jest jednym z największych wyzwań zdrowotnych współczesnych czasów. Dotyka coraz większej liczby Polek i Polaków. To nie tylko kwestia wyglądu, lecz przede wszystkim poważna choroba, która ma ogromny wpływ na zdrowie fizyczne i psychiczne milionów ludzi, a także negatywne skutki ekonomiczne.
Co mówią dane?
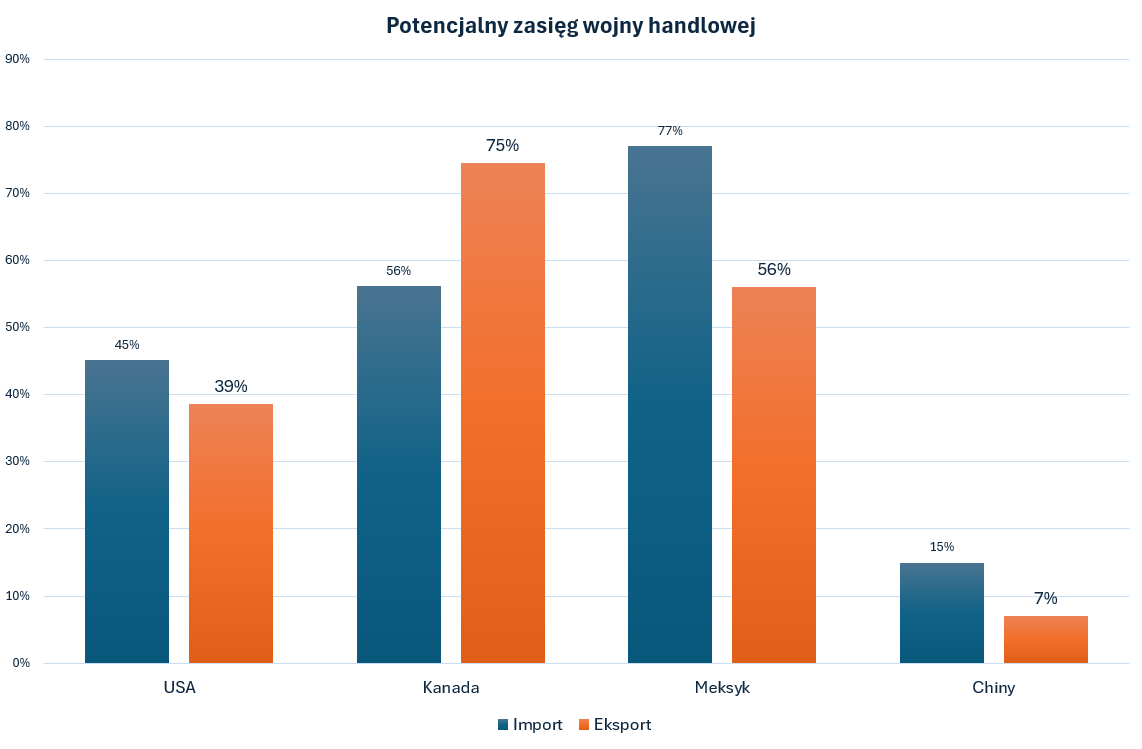
Nadmierną masę ciała w Polsce ma 65,7 proc. mężczyzn i 45,9 proc. kobiet. Otyłość występuje u 15,4 proc. mężczyzn i 15,2 proc. kobiet, otyłość olbrzymia (BMI 40,0 lub więcej) u 0,5 proc. mężczyzn i 0,4 proc. kobiet. To wyniki badań realizowanych przez IŻŻ/NIZP-PZH w ramach współpracy z EFSA, przeprowadzonych w latach 2019-2020.
Nadwaga i otyłość zwiększają ryzyko zachorowalności na cukrzycę typu 2, nadciśnienie tętnicze, zaburzenia lipidowe, chorobę niedokrwienną serca, obturacyjny bezdech senny, chorobę zwyrodnieniową stawów, depresję oraz sprzyja rozwojowi niektórych typów nowotworów i podwyższa ryzyko zgonu.
Leczenie operacyjne chorych otyłych wydłuża ich życie, jednocześnie znacząco poprawiając jego jakość. Chirurgiczne zmniejszenie żołądka zapewnia wyraźną utratę wagi i pomaga w leczeniu ponad 40 schorzeń związanych z otyłością, takich jak: cukrzyca typu 2, choroby serca, obturacyjny bezdech senny i niektóre nowotwory, włączając zapobieganie im, łagodzenie ich objawów oraz ustąpienie choroby.
Po zabiegu bariatrycznym u pacjentów obserwuje się redukcję incydentów kardiologicznych, udarów, występowania nowotworów oraz w szczególności lepszą kontrolę lub remisję cukrzycy, co wpływa na zmniejszenie śmiertelności związanej z patologiczną otyłością.
Kto realizuje KOS-BAR?
– Program KOS-BAR aktualnie w kraju realizuje 19 wytypowanych ośrodków. Wśród nich jest Samodzielny Publiczny Zakład Opieki Zdrowotnej w Łęcznej – mówi Małgorzata Bartoszek, rzecznik prasowy Lubelskiego Oddziału Wojewódzkiego NFZ. Szpital realizuje program od grudnia 2021 r. Do końca 2024 r. w ramach programu objął opieką medyczną 451 pacjentów – dodaje dyrektor M.Bartoszek.
Kryteria kwalifikacji do programu
Program obejmuje pacjentów w wieku od 18. roku życia z rozpoznaniem ICD-10: E66. Chodzi o otyłość spowodowaną nadmierną podażą energii, u których wskaźnik masy ciała wynosi BMI ≥ 40 kg/m2, oraz pacjentami z BMI 35 – 40 kg/m2, u których chirurgicznie indukowana redukcja masy ciała może przynieść potencjalną poprawę w zakresie chorób wywołanych otyłością.
Lekarz kwalifikuje pacjenta do leczenia chirurgicznego na podstawie kryteriów:
1) wskaźnik masy ciała (BMI) ≥ 40 kg/m2;
2) wskaźnik masy ciała (BMI) 35 – 40 kg/m2 u pacjentów, u których chirurgicznie indukowana redukcja masy ciała może przynieść potencjalną poprawę w zakresie chorób wywołanych otyłością takich jak np.: cukrzyca typu 2, nadciśnienie tętnicze, choroby układu sercowo-naczyniowego, zespół bezdechu sennego, choroby stawów wymagające leczenia operacyjnego, niealkoholowe stłuszczeniowe zapalenie wątroby, hiperlipidemia, bezpłodność żeńska, w tym związana z zespołem policystycznych jajników.
Kompleksowa opieka na wszystkich etapach leczenia
W ramach KOS-BAR pacjent ma zapewnioną kompleksową opiekę na wszystkich etapach leczenia:
- Przygotowanie pacjenta do zabiegu bariatrycznego (poradę w trakcie, której pacjent zostanie zakwalifikowany do KOS-BAR, zostanie oceniony jego stanu zdrowia, wystawione skierowania na dodatkowe badania diagnostyczne i konsultacje specjalistyczne);
- Opiekę przedoperacyjną – obejmuje 3-6 miesięczny okres przygotowania pacjenta do zabiegu przez wielospecjalistyczny zespół, w skład którego wchodzą specjaliści z różnych dziedzin medycyny (m.in. chirurgii, specjalista chorób wewnętrznych lub diabetologii, anestezjologii, rehabilitacji medycznej oraz inni specjaliści: fizjoterapeuta, psycholog, dietetyk, pielęgniarka, asystent medyczny). Zadaniem zespołu jest opracowanie indywidulanego planu leczenia i przygotowanie pacjenta pod względem klinicznym i psychologicznym do zabiegu bariatrycznego;
- Kwalifikacja pacjenta do operacji bariatrycznej – obejmującą ocenę i analizę ostatecznych wyników badań, konsultacji lekarskich, w tym anestezjologicznej oraz ustalenie indywidualnego planu leczenia zabiegowego i dalszego postępowania;
- Operacja;
- Wizyta kontrolna po zabiegu– realizowana w okresie 7-14 dni od wypisu pacjenta z oddziału szpitalnego;
- Indywidualny plan rehabilitacji leczniczej by zapobiegać powstawaniu zaburzeń czynnościowych i poprawić wydolność fizyczną oraz zredukować masę ciała.
Wsparcie psychologiczne
Każdy pacjent zakwalifikowany do programu KOS-BAR może liczyć na pomoc psychologiczną i dietetyczną. Jeśli efekty operacji mają zostać zachowane na lata, konieczna jest u pacjenta modyfikacja jego stylu życia, włączenie diety redukcyjnej pozwalającej obniżyć masę ciała o co najmniej 8-10 proc., edukacja w aspekcie właściwego odżywiania i rzucenia palenia tytoniu, ale także zwiększenie aktywności fizycznej i rehabilitacja lecznicza.
Program zakłada przynajmniej 5 wizyt u lekarza koordynującego leczenie bariatryczne lub u innych osób wchodzących w skład wielodyscyplinarnego zespołu.
Długofalowe monitorowanie efektów
W ramach pilotażu jest wprowadzona bariatryczna opieka specjalistyczna monitorująca efekty operacji. Jest realizowana przez rok od wypisu pacjenta ze szpitala i obejmuje: ocenę stanu zdrowia i odżywiania pacjenta oraz ocenę ewentualnych niedoborów dietetycznych.
Przeprowadzane są także badania kontrolne m.in.: masy ciała, BMI, badań laboratoryjnych, w tym obrazowych oraz niezbędnych konsultacji specjalistycznych, ale także ocena psychologa pod kątem występowania zaburzeń łaknienia (np. jedzenie kompulsywne) i zrozumienia przez pacjenta zmian, jakie nastąpiły po zabiegu operacyjnym.